Os primeiros medicamentos tuberculostáticos chegariam ao Brasil a partir da década de 1950, mas somente na metade da década de 1960 os sanatórios seriam esvaziados, dando lugar aos ambulatórios. “Com os medicamentos, as cirurgias nos pulmões foram perdendo campo. O tratamento passou a ser clínico”, explica o médico Silvio Paulo Pereira. Chegou-se ao consenso médico de que a doença finalmente tinha cura, por meio da associação de medicamentos, como quimioterápicos.
Envie para jornalismo@uai.com.br
Porém, mesmo depois da descoberta da cura, persiste o preconceito em relação aos pacientes de tuberculose, que, depois de 15 dias de medicação, deixam de transmitir o bacilo pelo ar. “Mas a mancha da tuberculose não sai dos pulmões. Continua aparecendo no raio-X”, lamenta um paciente da década de 1990, que prefere permanecer no anonimato, por receio de ser marginalizado no mercado de trabalho. “Durante a minha internação, percebi que as pessoas tinham medo de passar na porta do hospital, onde só ficava gente infectada. É muita crendice”, afirma. O ex-tuberculoso e um irmão contraíram a doença pelo contato prolongado com um parente próximo, fumante e tuberculoso.
Mocidade e Morte
(Castro Alves – morto de tuberculose aos 24 anos)
Eu sei que vou morrer... dentro do meu peito
um mal terrível me devora a vida.
Triste Assaverus, que no fim da estrada
só tem por braços uma cruz erguida.
Sou o cipreste qu'inda mesmo florido
Sombra da morte no ramal encerra!
Vivo – que vaga entre o chão dos mortos,
Morto – entre os vivos a vagar na Terra.
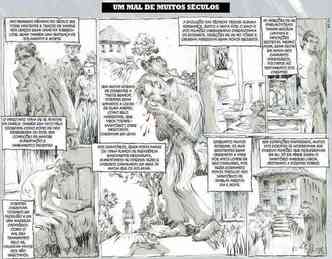
Confira como a tuberculose afetava indivíduos e sociedade nas primeiras décadas do século 20
- No auge da epidemia, era perigoso tossir. A tosse repetida, que podia resultar em laivos de sangue nos lenços, usados em profusão, era a marca da tuberculose. Quem tossia insistentemente era rotulado como contagioso. Além de infectado, estava condenado á morte pela tuberculose, tida na época como a moléstia que não perdoa.
- Marcado pelo estigma da tuberculose, o doente precisava se isolar das pessoas queridas. Estar tossindo inspirava a desconfiança alheia de que o tuberculoso levava uma vida desregrada como a dos poetas. Pior ainda, era tachado como sendo de origem humilde, sem alimentação suficiente e saneamento básico. A doença só atacava àqueles que tinham baixa imunidade.
- Em nome da tuberculose, casamentos foram desmanchados e carreiras interrompidas. Ninguém queria ter por perto um doente grave, sem muita esperança de cura. Tuberculosos se isolavam em cidades de clima frio e pacatas, imunes à ameaça de noitadas insones. Além de tossir até quase 'vomitar' o pulmão, os doentes emagreciam muito e ficavam fracos, sendo reconhecidos aonde estivessem.
- A tuberculose era como a epidemia da Aids na década de 1980, só que multiplicada quase 50 vezes. Com o agravante de que o HIV era transmitido principalmente por contato sexual, enquanto a tísica contaminava pelo ar. Os tuberculosos provocavam o pavor de quem estava perto e podia pegar a doença. Até mesmo os familiares iam visitar os pacientes de longe, dando adeus por meio das amplas janelas dos sanatórios, que deixavam ventilar e o sol entrar.
- Sem tratamento conhecido, sanatórios se multiplicavam em cidades de clima frio como Belo Horizonte. Enquanto muitos morriam, outros mais resistentes eram obrigados a sobreviver por anos longe de seus familiares, por vezes formando novos vínculos. Nos hospitais, as janelas nunca fechavam, dia e noite, sol e chuva.
- Os sanatórios atendiam clientes das caixas de previdência de bancários, comerciários e industriários, ligados a institutos como o IAPI. A própria Faculdade de Medicina de Belo Horizonte, criada em 1911, teve uma maioria de médicos tuberculosos entre seus fundadores, como Hugo Werneck, que aqui vinham em busca da “cura pelo clima”.
- O prestígio terapêutico do clima belorizontino atraía terapeutas, pacientes e médicos acometidos pela infecção. Logo a cidade se viu repleta de sanatórios particulares, para a ira dos tisiologistas cariocas, que viam seus pacientes migrarem para BH. Mas também vinha de todo o Brasil uma massa de tuberculosos pobres e desvalidos, em busca da alguma esperança de cura, que nem sempre encontravam.
- Nos inúmeros sanatórios, os pacientes basicamente descansavam em instalações parecidas com hotéis, alimentando-se diversas vezes ao dia. Nas propagandas da época, eram alardeados aqueles hospitais que ofereciam maior número de refeições por dia e maior tranquilidade. Buscando se recuperar, os pacientes faziam caminhadas em meio às matas na tentativa de fortalecer o organismo. Para passar o tempo, escreviam longas cartas aos parentes e enchiam páginas e páginas de seus diários.
- Aos poucos, foram sendo inventadas técnicas como o raio-X dos pulmões (abreugrafia) e o pneumotórax, que injetava ar por fora dos pulmões, de forma a esmagar uma parede na outra, retirando o oxigênio. Sem respirar, os bacilos morriam sufocados. Em último caso, partes inteiras dos pulmões eram ressecadas ou operadas em cirurgias dolorosas, que exigiam extrair até mesmo as costelas do paciente. Era consenso na época de que, se os dois pulmões estivessem tomados, havia pouca chance de escapar. Melhor seria se entregar aos braços da boemia, esperando a morte chegar.
- Sem condições de financiar o tratamento em instituições particulares, muitos desses doentes se hospedavam nas diversas casas e pensões para tuberculosos que proliferavam pela cidade. Foi somente em 1928 que se organizou um movimento no sentido da caridade pública, do qual resultou a Assistência ao Proletário Tuberculoso, transformado mais tarde no Sanatório Marques Lisboa, o primeiro da capital destinado ao tratamento de tuberculosos pobres.
O que é a tuberculose
Doença transmissível, causada pelo Mycobacterium tuberculosis, também conhecido por bacilo de Koch. Geralmente afeta os pulmões, mas também pode atingir outros órgãos e sistemas (tuberculose extrapulmonar).
Sintomas
O principal é a tosse por três semanas ou mais. Pode vir acompanhada de febre (especialmente à tarde), suor intenso à noite, palidez, falta de apetite e emagrecimento.
Como é transmitida
O agente infeccioso está na saliva e se transmite pelo ar, em contato prolongado com doentes, em ambientes fechados, com pouca ventilação e ausência de luz solar. Baixa imunidade –inclusive por má alimentação, tabagismo e alcoolismo – aumenta as chances de contágio.
Vacina
Chamada BCG, foi desenvolvida na década de 1930. Não imuniza completamente contra a doença, mas protege contra suas formas mais graves.
Tratamento
Hoje é gratuito e oferecido pelo SUS, com duração mínima de seis meses. Diante da suspeita de tuberculose, recomenda-se investigar por exames a possibilidade de resistência a medicamentos. Em BH, já está disponível na rede pública o teste rápido molecular, que permite a detecção precoce da forma resistente.
A doença hoje
Uma a cada três pessoas no mundo está infectada com a bactéria da tuberculose, em estado dormente. O bacilo pode se tornar ativo por fatores que enfraquecem o sistema imunológico, tais como o HIV ou a idade avançada. A tuberculose comum é tratada com a associação de quatro drogas, a chamada primeira linha.
O mal multirresistente
Drogas mal prescritas e descumprimento dos prazos de administração dos medicamentos podem dar origem à tuberculose multirresistente (MDR-TB, sigla em inglês para multidrug- resistant tuberculosis). O mal demanda mais tempo até a cura e exige drogas de segunda linha, muito mais caras e com mais efeitos colaterais.
Tuberculose extensivamente resistente
A XDR-TB ocorre quando as drogas de segunda linha, para atacar micro-organismos já multirresistentes, são mal prescritas ou quando os prazos de administração são descumpridos pelos doentes, tornando os medicamentos ineficazes. Como a XDR é resistente tanto às drogas de primeira quanto às de segunda linha, as alternativas de tratamento ficam seriamente limitadas.